-
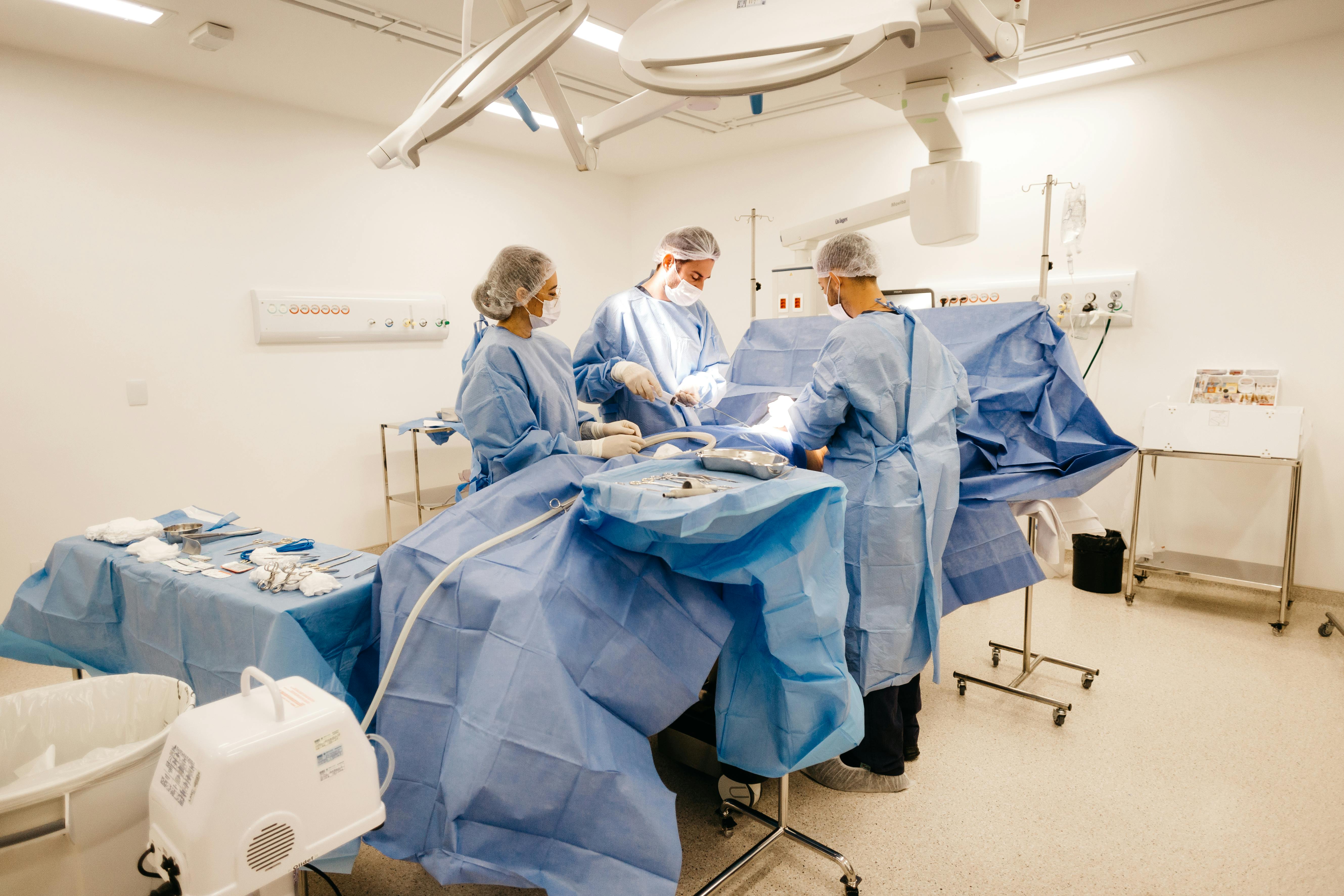
Guía de preparación prequirúrgica con cirujano cardiotorácico en Hospital Ángeles
 Una cirugía del corazón o del tórax exige planeación meticulosa para reducir riesgos y favorecer una recuperación rápida y segura. En Hospital Ángeles, tu cirujano cardiotorácico coordina cada paso del proceso preoperatorio con un enfoque multidisciplinario que incluye cardiología, anestesiología, enfermería especializada, nutrición y rehabilitación. Esta guía reúne recomendaciones prácticas y criterios clínicos que te ayudarán a llegar al quirófano en las mejores condiciones.
Una cirugía del corazón o del tórax exige planeación meticulosa para reducir riesgos y favorecer una recuperación rápida y segura. En Hospital Ángeles, tu cirujano cardiotorácico coordina cada paso del proceso preoperatorio con un enfoque multidisciplinario que incluye cardiología, anestesiología, enfermería especializada, nutrición y rehabilitación. Esta guía reúne recomendaciones prácticas y criterios clínicos que te ayudarán a llegar al quirófano en las mejores condiciones.Objetivo de la preparación prequirúrgica
La preparación prequirúrgica busca disminuir complicaciones, acortar la estancia hospitalaria y mejorar la experiencia del paciente. Para lograrlo, el cirujano cardiotorácico establece un plan personalizado con base en tu diagnóstico (valvulopatías, enfermedad coronaria, aorta, cardiopatías congénitas o patología pulmonar), tu estado funcional y las comorbilidades que pudieran influir en el resultado.
Valoraciones y estudios indispensables
Antes de la intervención, es probable que el equipo solicite:
- Historia clínica completa y exploración física con estratificación de riesgo.
- Laboratorio: biometría hemática, química sanguínea, perfil de coagulación y marcadores específicos.
- Ecocardiografía (transtorácica y, si aplica, transesofágica) para evaluar válvulas, ventrículos y hemodinámica.
- Tomografía o resonancia para definir anatomía compleja de aorta, válvulas o parénquima pulmonar.
- Cateterismo cardíaco cuando se necesita caracterizar lesiones coronarias o presiones pulmonares.
- Evaluación anestésica para planear analgesia, vía aérea y soporte hemodinámico.
Llevar a la consulta todos los estudios previos (en físico y/o formato digital) acelera la planeación y evita repeticiones innecesarias.
Optimización de comorbilidades
La seguridad comienza antes de entrar al quirófano. Tu cirujano cardiotorácico y el equipo médico pueden ajustar:
- Presión arterial y frecuencia cardiaca con el esquema farmacológico más adecuado.
- Glucemia: se definen metas de control y ajustes de insulina o hipoglucemiantes orales.
- Función respiratoria: fisioterapia, espirometría incentivada y deshabituación tabáquica.
- Estado nutricional: corrección de deficiencias, aporte proteico y plan de hidratación.
- Anemia preoperatoria: suplementación de hierro/vitaminas o alternativas según el caso para reducir transfusiones.
Manejo de medicamentos antes de la cirugía
Nunca modifiques fármacos por cuenta propia. De manera general, el equipo indicará:
- Anticoagulantes y antiagregantes: fecha exacta de suspensión o puente terapéutico.
- Hipoglucemiantes: ajuste previo y la mañana del procedimiento.
- Diuréticos y antihipertensivos: cuáles continuar y cuáles pausar temporalmente.
- Suplementos y herbolarios: algunos deben suspenderse (por interacción o efecto en la coagulación).
Pide y conserva por escrito las instrucciones de medicación para evitar confusiones.
Higiene, infección y cuidado de la piel
La prevención de infecciones es esencial en cirugía cardiotorácica:
- Ducha preoperatoria con jabón antiséptico según indicación.
- No rasurar el área quirúrgica en casa; si es necesario, se hará en quirófano con técnica segura.
- Cuidado dental: si hay infecciones bucales, trátalas antes de una cirugía programada.
- Vigilancia de heridas o lesiones cutáneas activas; comunícalas al equipo.
Ayuno, hidratación y logística del día de cirugía
- Ayuno: respeta estrictamente las horas indicadas para sólidos y líquidos claros.
- Hidratación: en algunos casos se permite una carga de líquidos claros hasta cierto punto; sigue la indicación escrita.
- Objetos personales: evita joyas, esmalte de uñas y dispositivos metálicos; trae un estuche para lentes o prótesis dentales.
- Documentación: identificación, póliza/consentimientos, lista de fármacos con dosis y horarios.
Llega con anticipación para completar admisión y preparación de enfermería con tranquilidad.
Educación al paciente y consentimiento informado
Tu cirujano cardiotorácico explicará el nombre del procedimiento, los riesgos y beneficios, las alternativas y las expectativas de recuperación. Asegúrate de comprender:
- En qué consiste la cirugía (abierta vs. mínima invasión).
- Probabilidad de transfusión y estrategias de conservación de sangre.
- Posibles cambios de plan intraoperatorio si la seguridad lo requiere.
- Ruta de cuidados: UCI, transición a piso y criterios de alta.
Es valioso asistir a la consulta acompañado; dos oídos comprenden mejor.
Preparación de la casa y regreso seguro
Planifica desde ahora el entorno para el posoperatorio:
- Área de descanso accesible, con pasillos despejados y luz adecuada.
- Sillas firmes con descansabrazos para facilitar incorporarte.
- Almohadas para apoyo torácico y descanso lateral según indicación.
- Termómetro y baumanómetro si te lo recomiendan.
- Alimentos cardioprotectores a la mano: frutas, verduras, granos integrales, proteínas magras y bajo sodio.
Define quién te apoyará con traslados y tareas del hogar durante los primeros días.
Programa ERAS: cómo acelera la recuperación
ERAS (Enhanced Recovery After Surgery) agrupa medidas basadas en evidencia para mejorar resultados:
- Control del dolor multimodal (menos opioides, mejor movilidad).
- Movilización temprana y fisioterapia respiratoria desde fases iniciales.
- Nutrición temprana cuando es seguro y metas claras de hidratación.
- Prevención de trombosis con compresión/neumáticos y fármacos según riesgo.
- Chequeos diarios de objetivos (respiración, deambulación, analgesia, eliminación).
Pregunta a tu cirujano cardiotorácico cuáles componentes de ERAS aplican a tu caso.
Checklist práctico para el día previo
- Identificación y documentos médicos.
- Estudios de imagen y laboratorios (USB o impresos).
- Lista de medicamentos actualizada.
- Instrucción escrita de ayuno y horario de llegada.
- Ducha antiséptica según indicación.
- Maleta ligera: bata, pantuflas antideslizantes, artículos de higiene.
- Contacto de familiar responsable y transporte de regreso.
- Retiro de joyas, perforaciones y esmalte de uñas.
Salud mental y expectativas realistas
Es normal sentir ansiedad. El equipo puede ofrecer estrategias de manejo del estrés e incluso apoyo psicológico. Establecer expectativas realistas —dolor controlable, metas de caminata, probable paso por UCI— ayuda a que tú y tu familia vivan el proceso con calma y participación activa.
Preguntas útiles para tu cirujano cardiotorácico
- ¿Mi caso es candidato a cirugía mínimamente invasiva?
- ¿Cuáles son los riesgos principales y cómo se mitigan en mi perfil?
- ¿Qué medicamentos debo suspender o ajustar y con cuántos días de anticipación?
- ¿Cuánto tiempo permaneceré en UCI y cuáles serán los criterios de alta?
- ¿Cuándo iniciaré rehabilitación cardiaca y qué objetivos debo cumplir la primera semana?
Señales que debes reportar antes de la cirugía
Comunica de inmediato si presentas fiebre, resfriado o infección activa, heridas nuevas, dolor torácico de reciente aparición, disnea inusual o descompensación de tus enfermedades crónicas. A veces es preferible reprogramar la cirugía para priorizar tu seguridad.
Prepararte de manera ordenada, con información clara y apoyo familiar, es una inversión directa en tu bienestar. En Hospital Ángeles, tu cirujano cardiotorácico y todo el equipo han diseñado una ruta que cuida cada detalle: desde la optimización de comorbilidades y la educación preoperatoria, hasta la movilización temprana y la rehabilitación estructurada. Llegar al quirófano en tu mejor versión clínica es el primer paso para volver antes a casa y retomar tu proyecto de vida.
-
¿Cómo será el futuro de la cirugía robótica en México y el mundo?
*:pointer-events-auto scroll-mt-calc(var(–header-height)+min(200px,max(70px,20svh)))” data-scroll-anchor=”true” data-testid=”conversation-turn-34″ data-turn=”assistant” data-turn-id=”2964f331-ad7f-4d51-b72e-7ad347112758″ dir=”auto” tabindex=”-1″> -
Atención personalizada en Hospital Ángeles y cirugía oncológica
La cirugía oncológica es un tratamiento que exige precisión, experiencia y una comprensión integral de la historia clínica de cada persona. En Hospital Ángeles, la atención personalizada se traduce en protocolos a medida, decisiones compartidas y acompañamiento real de un cirujano oncólogo y un equipo multidisciplinario en cada etapa del proceso. El objetivo es aumentar la seguridad, optimizar resultados y mantener la calidad de vida como eje rector del cuidado.
Un modelo centrado en la persona, no solo en el tumor
La personalización implica reconocer que cada paciente vive el cáncer de manera distinta. Por ello, la cirugía oncológica en Hospital Ángeles se sostiene en tres pilares:
- Evaluación integral: más allá del diagnóstico, se consideran comorbilidades, preferencias, entorno familiar, estado nutricional y objetivos personales.
- Planeación quirúrgica a medida: el cirujano oncólogo define el abordaje (abierto, laparoscópico o robótico), los márgenes y la estrategia de manejo de ganglios según el tipo y estadio del tumor.
- Acompañamiento continuo: comunicación clara, materiales educativos y seguimiento estrecho para resolver dudas y ajustar el plan cuando sea necesario.
Este enfoque evita esquemas rígidos y convierte al paciente en un participante activo de su ruta terapéutica.
Primera consulta: escucha clínica y decisiones informadas
La primera cita sienta las bases de la atención personalizada. En ella, el cirujano oncólogo:
- Revisa estudios previos (imágenes, biopsias, laboratorios) y solicita los faltantes necesarios.
- Realiza una exploración dirigida con enfoque oncofuncional, priorizando control de la enfermedad y preservación de la función.
- Explica, con lenguaje claro, los beneficios y riesgos de la cirugía oncológica, así como alternativas no quirúrgicas cuando proceden.
- Promueve decisiones compartidas: se presentan opciones, tiempos de recuperación estimados y cuidados posoperatorios para que la persona elija con información suficiente.
Planeación a medida: del diagnóstico a la estrategia quirúrgica
La personalización también se refleja en la planeación técnica. En Hospital Ángeles se combina:
- Imagenología avanzada (TC, RM, PET-CT cuando está indicado) para delimitar extensión tumoral y relación con estructuras críticas.
- Reconstrucciones 3D y biopsias guiadas para precisar la biología tumoral y ajustar el plan.
- Mapeo del ganglio centinela y ultrasonido intraoperatorio en escenarios seleccionados para disminuir morbilidad sin comprometer la radicalidad oncológica.
Con estas herramientas, el cirujano oncólogo elige la técnica con mayor relación beneficio–riesgo para cada caso, priorizando márgenes adecuados, seguridad y recuperación funcional.
Tratamiento adaptado por tipo de tumor y objetivos personales
No todos los cánceres requieren el mismo camino. La cirugía oncológica puede ser:
- Curativa, con intención de resección completa del tumor y márgenes negativos.
- Citorreductora, para disminuir la carga tumoral y facilitar terapias posteriores.
- Paliativa o de rescate funcional, enfocada en aliviar obstrucción, dolor o sangrado, mejorando la calidad de vida.
- Diagnóstica, mediante biopsias o procedimientos que orientan el tratamiento sistémico.
La elección se armoniza con los objetivos personales del paciente: preservar la imagen corporal, acelerar el retorno al trabajo, o priorizar el control de síntomas en enfermedad avanzada. La atención personalizada integra esas metas en cada decisión.
Anestesia, dolor y ERAS: el confort también se personaliza
El bienestar perioperatorio es parte esencial del plan. Con analgesia multimodal, bloqueos regionales cuando se indican y protocolos ERAS (Enhanced Recovery After Surgery), se busca:
- Reducir el dolor sin depender exclusivamente de opioides.
- Favorecer la deambulación temprana y el inicio oportuno de alimentación, según el tipo de cirugía.
- Mantener un balance hídrico adecuado y prevenir náusea o estreñimiento.
- Disminuir complicaciones y estancias hospitalarias, siempre con criterios individualizados.
El cirujano oncólogo y anestesiología ajustan estas medidas a la condición basal y al procedimiento realizado, manteniendo una comunicación abierta con el paciente y su familia.
Nutrición, rehabilitación y psicooncología: apoyo hecho a tu medida
La recuperación no depende solo del acto quirúrgico. La personalización incluye:
- Soporte nutricional: planes hiperproteicos o específicos según tolerancia, comorbilidades y objetivos de peso.
- Rehabilitación: ejercicios respiratorios, movilidad progresiva y fortalecimiento dirigidos a recuperar función y prevenir complicaciones tromboembólicas o musculares.
- Psicooncología: técnicas de afrontamiento, higiene del sueño y estrategias para reducir ansiedad, miedo a la recaída o alteraciones del estado de ánimo.
Este acompañamiento integral permite reintegrarse a la vida cotidiana con mayor confianza y herramientas concretas.
Seguimiento individualizado y vigilancia oncológica
Tras la cirugía oncológica, el seguimiento es clave. En Hospital Ángeles se diseña un calendario personalizado que puede incluir:
- Visitas clínicas con exploración dirigida y evaluación de síntomas específicos.
- Marcadores tumorales y estudios de laboratorio según el tipo de cáncer.
- Imagen de control en intervalos definidos por el riesgo de recaída y la biología tumoral.
- Coordinación de terapias adyuvantes (quimioterapia, radioterapia, terapias dirigidas o inmunoterapia) cuando están indicadas.
- Educación sobre señales de alarma y líneas de contacto de respuesta rápida.
El plan se ajusta conforme evolucionan los resultados y las necesidades del paciente, manteniendo una comunicación clara y oportuna.
Indicaciones prácticas para tu cita en Hospital Ángeles
Para aprovechar al máximo tu consulta:
- Reúne reportes de patología, discos o enlaces de TC/RM/PET-CT, lista de medicamentos, alergias y antecedentes.
- Anota síntomas, fechas relevantes y dudas específicas (técnica propuesta, tiempo de recuperación, cuidados en casa).
- Considera llevar a un familiar o amigo como apoyo para escuchar indicaciones y ayudar en la toma de decisiones.
- Pregunta por tu ruta personalizada: pasos previos a la cirugía, plan posoperatorio, alimentación sugerida y rehabilitación.
El valor de la comunicación en la atención personalizada
Una atención realmente personalizada ocurre cuando el paciente entiende su diagnóstico y se siente escuchado. En Hospital Ángeles, el cirujano oncólogo:
- Explica con claridad el objetivo de la cirugía y su integración con otras terapias.
- Delimita riesgos reales y cómo se reducen con protocolos de seguridad.
- Ajusta expectativas de recuperación con metas alcanzables y medibles.
- Mantiene canales de contacto para resolver dudas y actuar ante síntomas de alarma.
- Coordina al equipo clínico para que cada intervención—nutrición, rehabilitación, psicooncología—refuerce el mismo objetivo terapéutico.
Atención personalizada que se nota en los resultados
Cuando la cirugía oncológica se planifica a tu medida, los beneficios son tangibles: decisiones más informadas, mayor adherencia, menor incertidumbre y una recuperación que atiende tanto el control de la enfermedad como la funcionalidad y el equilibrio emocional. La suma de experiencia, tecnología y empatía convierte a Hospital Ángeles en un aliado para transitar este proceso con seguridad y acompañamiento cercano.
Este contenido es informativo y no sustituye la valoración presencial. Si tienes un diagnóstico oncológico o sospecha de cáncer, agenda una cita con un cirujano oncólogo en Hospital Ángeles para recibir orientación personalizada y un plan ajustado a tus necesidades.
-
¿Qué cuidados postoperatorios ofrece el Hospital Ángeles después de una cirugía general?
El proceso de recuperación después de una cirugía general es una etapa fundamental que determina el éxito del tratamiento y la pronta reincorporación del paciente a sus actividades cotidianas. En el Hospital Ángeles, los cuidados postoperatorios están diseñados para garantizar una recuperación segura, cómoda y personalizada, con el acompañamiento de un equipo médico altamente calificado y tecnología hospitalaria de vanguardia. Cada detalle del proceso, desde la vigilancia inicial hasta la rehabilitación final, está enfocado en preservar la salud, reducir riesgos y mejorar la calidad de vida del paciente.
Importancia de los cuidados postoperatorios en cirugía general
Después de una cirugía general, el cuerpo necesita tiempo para adaptarse, regenerar tejidos y estabilizar sus funciones. Durante este periodo, una atención adecuada previene complicaciones como infecciones, hemorragias, dolor intenso o alteraciones en la cicatrización. En el Hospital Ángeles, la atención postoperatoria se inicia inmediatamente después de la intervención, en un entorno controlado y seguro donde el paciente es monitoreado por personal especializado en recuperación quirúrgica. El objetivo es asegurar que todos los signos vitales se mantengan dentro de parámetros normales y que la evolución sea favorable.Fase inmediata de recuperación en el Hospital Ángeles
Una vez finalizada la cirugía, el paciente es trasladado a la sala de recuperación, donde enfermeras y anestesiólogos supervisan su despertar y estabilización. Esta fase suele durar entre una y tres horas, dependiendo del tipo de procedimiento y del tipo de anestesia utilizada. Se controla la respiración, la presión arterial, el ritmo cardíaco y la oxigenación. En casos de cirugías más complejas, el paciente puede pasar a una unidad de cuidados intensivos para un monitoreo más estrecho.
Durante este tiempo, el equipo médico evalúa la presencia de dolor, náuseas o reacciones adversas a los medicamentos y ajusta el tratamiento según las necesidades del paciente. El Hospital Ángeles se distingue por ofrecer atención personalizada, asegurando que cada paciente reciba un plan de recuperación adaptado a su condición médica y al tipo de cirugía realizada.Manejo del dolor y control médico constante
El control del dolor es un aspecto prioritario dentro de los cuidados postoperatorios. Los especialistas en cirugía general del Hospital Ángeles utilizan protocolos multimodales que combinan analgésicos, anestesia local y terapias complementarias para reducir las molestias sin afectar el proceso de curación. Además, se aplican técnicas mínimamente invasivas que disminuyen la inflamación y aceleran la recuperación.
Durante las primeras horas y días posteriores a la cirugía, se realizan evaluaciones médicas periódicas para vigilar el estado de las heridas, la función intestinal, el equilibrio de líquidos y la respuesta inmunológica. En caso de que el paciente presente fiebre, sangrado o dolor fuera de lo común, el equipo médico actúa de inmediato para evitar complicaciones mayores.Cuidados de la herida quirúrgica y prevención de infecciones
Una de las áreas más importantes de la atención postoperatoria es el cuidado de la herida quirúrgica. En el Hospital Ángeles, los cirujanos generales y el personal de enfermería proporcionan instrucciones específicas para mantener el área limpia, seca y protegida. Se utilizan materiales estériles de alta calidad y técnicas de curación avanzadas que promueven una cicatrización óptima.
Además, se administran antibióticos profilácticos cuando es necesario, con el fin de prevenir infecciones, y se programan revisiones periódicas para evaluar el cierre de la incisión. En procedimientos realizados por laparoscopía, las heridas suelen ser pequeñas, lo que permite una recuperación más rápida y con menor riesgo de infección.Alimentación y movilidad durante la recuperación
El Hospital Ángeles promueve una recuperación activa, basada en la nutrición adecuada y la movilización temprana. Tras una cirugía general, la dieta del paciente se reintroduce gradualmente. En los primeros días, se recomienda iniciar con líquidos claros, seguidos de alimentos blandos y, finalmente, comidas completas, según la tolerancia individual. Los especialistas en nutrición del hospital colaboran con el equipo quirúrgico para elaborar planes alimenticios personalizados que favorezcan la cicatrización y fortalezcan el sistema inmunológico.
En cuanto a la movilidad, se fomenta que el paciente comience a caminar tan pronto como sea posible, siempre bajo supervisión médica. Esto mejora la circulación sanguínea, previene trombosis venosa y acelera el retorno de la función intestinal. El movimiento controlado también ayuda a reducir el riesgo de complicaciones respiratorias y facilita la recuperación general del organismo.Apoyo emocional y acompañamiento profesional
El proceso postoperatorio puede generar ansiedad, miedo o incomodidad, especialmente en pacientes que enfrentan cirugías mayores. Por ello, el Hospital Ángeles ofrece acompañamiento emocional a través de un equipo de profesionales que brindan apoyo psicológico y orientación al paciente y sus familiares. Este acompañamiento contribuye a mantener una actitud positiva durante la recuperación, un factor que influye directamente en el éxito del tratamiento.
La atención humanizada es uno de los pilares de la institución. Cada paciente es atendido con empatía, respeto y confidencialidad, garantizando un entorno hospitalario donde el bienestar físico y emocional son igualmente importantes.Seguimiento médico y rehabilitación
El cuidado postoperatorio no termina al salir del quirófano. En el Hospital Ángeles, el seguimiento médico continúa en consultas externas donde se evalúa la evolución del paciente, el estado de la herida, el control del dolor y la reincorporación progresiva a sus actividades diarias. Dependiendo del tipo de cirugía, puede recomendarse fisioterapia o ejercicios específicos para recuperar la fuerza y movilidad.
Además, los especialistas mantienen una comunicación constante con los pacientes a través de revisiones programadas, ajustando tratamientos o medicamentos cuando es necesario. Esta supervisión garantiza que la recuperación sea completa y sin contratiempos.Atención integral y excelencia médica en cirugía general
La atención postoperatoria en el Hospital Ángeles se basa en un modelo integral que combina experiencia médica, tecnología moderna y un trato humano excepcional. Desde el primer momento, el paciente cuenta con la guía de cirujanos generales altamente capacitados, enfermeras especializadas y personal de apoyo que trabaja coordinadamente para asegurar una recuperación efectiva.
La cirugía general en esta institución representa más que un procedimiento médico; es un proceso de cuidado continuo, donde cada detalle está orientado a lograr el bienestar total del paciente. La confianza, la innovación y la excelencia son los valores que distinguen al Hospital Ángeles como una de las mejores opciones en atención quirúrgica en México.
-
¿Qué riesgos o complicaciones pueden surgir en una rinoplastia?
La rinoplastia es uno de los procedimientos de cirugía estética más solicitados a nivel mundial, tanto por motivos estéticos como funcionales. Este tipo de intervención busca mejorar la forma, el tamaño o la proporción de la nariz, y en algunos casos, corregir problemas respiratorios. Sin embargo, como toda cirugía, no está exenta de riesgos o complicaciones, por lo que es fundamental conocerlos antes de tomar una decisión. Entender cómo se realiza una rinoplastia, cuáles son sus tipos y qué factores influyen en la recuperación ayuda a tener expectativas más realistas y a minimizar los posibles efectos adversos.
Principales riesgos de una rinoplastia
Entre los riesgos más comunes de una rinoplastia se encuentran el sangrado, la infección y las reacciones adversas a la anestesia. Aunque son poco frecuentes cuando el procedimiento se realiza en hospitales especializados, como el Hospital Ángeles, es importante tener en cuenta que cualquier intervención quirúrgica conlleva un margen de riesgo. También pueden presentarse hematomas (acumulación de sangre bajo la piel), inflamación prolongada o sensibilidad excesiva en la zona nasal. En algunos casos, los pacientes pueden experimentar una obstrucción nasal temporal debido a la hinchazón interna, la cual suele desaparecer conforme avanza la recuperación.Complicaciones estéticas y funcionales
Una de las complicaciones más temidas es la insatisfacción con los resultados estéticos. Esto puede ocurrir si la nariz no adquiere la forma deseada o si se presentan irregularidades en el contorno. En procedimientos complejos, puede requerirse una segunda cirugía o rinoplastia secundaria para corregir los detalles estéticos o funcionales que no se lograron en la primera intervención. Por otro lado, algunas personas pueden notar alteraciones en la respiración, especialmente si durante la cirugía se modificó la estructura interna de los cornetes o del tabique. Por ello, es esencial que el procedimiento sea realizado por un cirujano con experiencia tanto en la parte estética como funcional.Rinoplastia ultrasónica: una técnica más precisa y segura
La rinoplastia ultrasónica ha ganado popularidad por reducir significativamente los riesgos de la cirugía tradicional. Esta técnica utiliza un instrumento que emite ondas ultrasónicas para remodelar los huesos nasales de manera más precisa y menos invasiva. A diferencia de los métodos convencionales, minimiza los traumatismos, reduce el sangrado y acelera el tiempo de recuperación. Además, al disminuir la inflamación y los hematomas, el resultado final es más predecible y natural. Este avance ha permitido que muchos pacientes se sientan más seguros al optar por una intervención de este tipo, ya que la tecnología mejora la precisión del cirujano y el confort del paciente.Factores que influyen en la aparición de complicaciones
El estado de salud del paciente, su tipo de piel, la experiencia del cirujano y la calidad del centro médico son factores determinantes. Las personas que fuman, por ejemplo, tienen un mayor riesgo de retrasar la cicatrización debido a la disminución del flujo sanguíneo en los tejidos. Asimismo, la falta de cuidados postoperatorios, como no mantener la cabeza elevada o no asistir a las revisiones médicas, puede incrementar la posibilidad de sufrir complicaciones. Por ello, los especialistas recomiendan elegir hospitales de prestigio que cuenten con tecnología avanzada y personal médico certificado.Cuidados postoperatorios para evitar complicaciones
Después de una rinoplastia, los primeros días son cruciales. Se recomienda evitar esfuerzos físicos, no sonarse la nariz y dormir con la cabeza ligeramente elevada. El cirujano puede recetar medicamentos antiinflamatorios o antibióticos para prevenir infecciones. Es común que se utilicen férulas o vendajes externos durante la primera semana, y se debe seguir estrictamente el calendario de revisiones para asegurarse de que todo evolucione adecuadamente. Una dieta equilibrada, buena hidratación y evitar la exposición al sol también ayudan a acelerar el proceso de recuperación.¿Qué hacer si aparecen efectos secundarios inesperados?
En caso de experimentar fiebre, sangrado abundante, dolor intenso o dificultad respiratoria, se debe contactar inmediatamente al cirujano. Estos síntomas pueden indicar una complicación que requiere atención médica urgente. Sin embargo, en la mayoría de los casos, las molestias son leves y desaparecen con el tiempo. Los resultados definitivos de una rinoplastia pueden apreciarse entre los seis meses y un año después de la cirugía, una vez que la inflamación se ha reducido por completo.Precio de una rinoplastia y relación con la calidad del servicio
El precio de una rinoplastia varía dependiendo del tipo de procedimiento, la técnica utilizada y la experiencia del cirujano. Una rinoplastia ultrasónica o una intervención funcional puede tener un costo mayor, pero también ofrece beneficios en términos de seguridad y resultados. Es recomendable no basar la elección únicamente en el precio, sino en la reputación del hospital y la preparación del especialista. Optar por un centro médico reconocido, como el Hospital Ángeles, brinda mayores garantías de éxito y menor probabilidad de complicaciones.Importancia de una valoración médica previa
Antes de realizar una rinoplastia, el médico evalúa la anatomía nasal, la calidad de la piel y la simetría facial. También se analizan los motivos del paciente, ya que la cirugía debe tener objetivos realistas y personalizados. En los casos de rinoplastia funcional, se estudia el flujo respiratorio para determinar si existen desviaciones o alteraciones estructurales que deban corregirse. Esta valoración previa permite planificar la cirugía de forma segura, prever posibles complicaciones y garantizar un resultado armónico con el resto del rostro.La clave: una decisión informada y un cirujano calificado
Aunque las complicaciones en una rinoplastia son poco frecuentes, es fundamental tener expectativas realistas, seguir las indicaciones médicas y elegir un profesional certificado. La combinación de una buena técnica quirúrgica, equipos avanzados y cuidados postoperatorios adecuados reduce notablemente los riesgos. En manos expertas, este procedimiento no solo mejora la apariencia estética, sino también la calidad de vida del paciente al corregir problemas funcionales y aumentar la confianza personal.
-
Tratamientos renales personalizados con un nefrólogo CDMX en Hospital Ángeles
La salud renal desempeña un papel crucial en el equilibrio general del organismo, ya que los riñones son los encargados de filtrar toxinas, mantener el nivel adecuado de líquidos y regular la presión arterial. Cuando su función se ve comprometida, el cuerpo comienza a manifestar alteraciones que, si no se tratan a tiempo, pueden derivar en enfermedades crónicas. En este contexto, contar con la atención de un nefrólogo CDMX en el Hospital Ángeles representa una oportunidad de recibir tratamientos renales personalizados, diseñados para preservar la función de los riñones y mejorar la calidad de vida del paciente.
La importancia de la atención especializada en nefrología
 El nefrólogo CDMX es el especialista encargado de diagnosticar y tratar las enfermedades del sistema renal y urinario. Su formación le permite identificar las causas del daño renal, establecer estrategias de prevención y aplicar tratamientos adaptados a cada paciente. En el Hospital Ángeles, estos especialistas trabajan con un enfoque integral que combina tecnología médica avanzada, atención personalizada y un seguimiento continuo que garantiza resultados efectivos.
El nefrólogo CDMX es el especialista encargado de diagnosticar y tratar las enfermedades del sistema renal y urinario. Su formación le permite identificar las causas del daño renal, establecer estrategias de prevención y aplicar tratamientos adaptados a cada paciente. En el Hospital Ángeles, estos especialistas trabajan con un enfoque integral que combina tecnología médica avanzada, atención personalizada y un seguimiento continuo que garantiza resultados efectivos.Los trastornos renales pueden tener múltiples orígenes, desde enfermedades crónicas como la diabetes e hipertensión hasta infecciones, cálculos o factores hereditarios. Por ello, el tratamiento no puede ser igual para todos. Cada persona requiere un plan diseñado según su diagnóstico, su estado de salud general y su respuesta a las terapias. Este enfoque individualizado es uno de los principales pilares de la nefrología moderna que practican los especialistas del Hospital Ángeles.
Diagnóstico preciso con tecnología de vanguardia
El primer paso hacia un tratamiento exitoso es un diagnóstico correcto. El Hospital Ángeles cuenta con tecnología médica de última generación para detectar alteraciones en la función renal en etapas tempranas. El nefrólogo CDMX realiza una evaluación exhaustiva que incluye análisis de sangre y orina, estudios de imagen como ultrasonidos o tomografías, y pruebas funcionales para medir el filtrado glomerular y los niveles de creatinina.
Gracias a estos recursos, es posible identificar la causa específica del daño renal, ya sea una infección, una enfermedad autoinmune, una obstrucción en las vías urinarias o un trastorno metabólico. La detección oportuna permite iniciar un tratamiento adecuado antes de que se produzcan daños irreversibles, mejorando significativamente el pronóstico del paciente.
Tratamientos renales personalizados según el tipo de enfermedad
Cada tipo de enfermedad renal requiere un manejo médico diferente. En el Hospital Ángeles, el nefrólogo CDMX desarrolla planes de tratamiento personalizados que abarcan desde modificaciones en el estilo de vida hasta procedimientos médicos avanzados. En casos leves o iniciales, el enfoque puede centrarse en el control de la presión arterial, el manejo de la glucosa en sangre y una dieta adecuada baja en sodio y proteínas.
Para enfermedades más complejas, los tratamientos pueden incluir el uso de medicamentos específicos para reducir la inflamación, proteger los riñones de daños adicionales y regular el equilibrio de electrolitos en el cuerpo. Además, el nefrólogo colabora estrechamente con otros especialistas —como endocrinólogos y cardiólogos— para ofrecer una atención integral, especialmente cuando existen enfermedades crónicas asociadas.
Diálisis y hemodiálisis: opciones avanzadas para pacientes con insuficiencia renal
Cuando la función renal se ve gravemente afectada, el Hospital Ángeles ofrece tratamientos de reemplazo renal como la diálisis peritoneal o la hemodiálisis. Estos procedimientos permiten eliminar las toxinas y el exceso de líquidos del cuerpo de manera controlada, sustituyendo parcialmente la función de los riñones.
La hemodiálisis se realiza mediante equipos especializados que purifican la sangre a través de un filtro o dializador, en sesiones que se efectúan varias veces por semana. Por su parte, la diálisis peritoneal utiliza el revestimiento interno del abdomen como filtro natural, lo que ofrece mayor flexibilidad al paciente para realizar el tratamiento desde casa en algunos casos. El nefrólogo CDMX del Hospital Ángeles evalúa cuidadosamente cuál es la opción más adecuada para cada paciente, considerando factores clínicos, edad, estilo de vida y estado general de salud.
Trasplante renal: una alternativa para recuperar la calidad de vida
Para pacientes con enfermedad renal crónica avanzada, el trasplante renal puede representar la mejor alternativa. El Hospital Ángeles cuenta con programas especializados de evaluación y preparación para trasplante, donde el nefrólogo CDMX desempeña un papel fundamental. Este especialista se encarga de evaluar la compatibilidad del donante, preparar al paciente para la cirugía y brindar el seguimiento necesario posterior al trasplante.
El objetivo es lograr que el nuevo órgano funcione de manera óptima y prevenir complicaciones mediante tratamientos inmunosupresores y monitoreo constante. La atención multidisciplinaria y la experiencia médica de los profesionales del Hospital Ángeles aseguran un manejo integral en todas las etapas del proceso.
Prevención y control de factores de riesgo renal
Además del tratamiento, la prevención es una parte esencial del trabajo del nefrólogo CDMX. Muchos problemas renales pueden prevenirse con un estilo de vida saludable y revisiones médicas periódicas. En el Hospital Ángeles, los especialistas orientan a los pacientes sobre cómo reducir los factores de riesgo más comunes, como el consumo excesivo de sal, la obesidad, el tabaquismo y la automedicación.
El control de enfermedades crónicas como la hipertensión y la diabetes es vital para proteger la función renal. Un monitoreo constante de la presión arterial y los niveles de glucosa, acompañado de una dieta equilibrada y actividad física regular, puede disminuir significativamente las probabilidades de desarrollar daño renal.
Hospital Ángeles: atención médica integral y humana
La combinación de tecnología médica avanzada y atención personalizada hace del Hospital Ángeles un referente en el cuidado renal. Sus nefrólogos CDMX brindan una atención basada en la confianza, la comunicación y el acompañamiento constante, entendiendo que cada paciente tiene una historia única y requiere un enfoque adaptado a sus necesidades.
Además, el hospital cuenta con áreas de hospitalización especializadas, laboratorios clínicos equipados con sistemas de última generación y un equipo médico multidisciplinario preparado para brindar apoyo en cada etapa del tratamiento. Este enfoque integral garantiza que los pacientes reciban no solo un tratamiento médico de alta calidad, sino también una experiencia humana y empática.
El Hospital Ángeles reafirma su compromiso con la salud renal ofreciendo tratamientos personalizados, diagnósticos precisos y acompañamiento continuo para cada paciente. Si buscas atención médica especializada y confiable, un nefrólogo CDMX del Hospital Ángeles es tu mejor aliado para preservar la función de tus riñones y cuidar tu bienestar a largo plazo.
-
¿Puedo pagar en línea mis servicios médicos en la Clínica Ángeles?

*:pointer-events-auto scroll-mt-calc(var(–header-height)+min(200px,max(70px,20svh)))” data-scroll-anchor=”false” data-testid=”conversation-turn-30″ data-turn=”assistant” data-turn-id=”5d553268-7f6b-41b9-b989-2d1d02ad6933″ dir=”auto” tabindex=”-1″> -
Cardiólogo CDMX: avances médicos que transforman el cuidado del corazón
La medicina cardiovascular ha experimentado notables transformaciones en los últimos años, impulsadas por la tecnología y la investigación científica. En la actualidad, acudir a un cardiólogo CDMX significa acceder a diagnósticos más precisos, tratamientos menos invasivos y estrategias preventivas personalizadas que mejoran significativamente la calidad y expectativa de vida de los pacientes. Estos avances no solo han revolucionado la forma en que se tratan las enfermedades del corazón, sino que también han fortalecido la prevención y el monitoreo continuo de la salud cardiovascular.
 Innovación tecnológica al servicio de la cardiología
Innovación tecnológica al servicio de la cardiología
Los cardiólogos en la Ciudad de México han incorporado herramientas digitales y dispositivos de última generación que facilitan la detección temprana de enfermedades. Entre ellos destacan los electrocardiogramas portátiles, monitores Holter de alta precisión y estudios de imagen avanzada como la resonancia magnética cardíaca y la tomografía computarizada coronaria. Estos métodos permiten visualizar con detalle las estructuras del corazón, detectar obstrucciones arteriales y evaluar el flujo sanguíneo sin necesidad de procedimientos invasivos. Además, los nuevos algoritmos de inteligencia artificial ayudan a los especialistas a interpretar grandes volúmenes de datos en menos tiempo, optimizando la toma de decisiones clínicas.Diagnóstico precoz con ayuda de inteligencia artificial
En los últimos años, la inteligencia artificial (IA) se ha convertido en una herramienta esencial para los cardiólogos CDMX, ya que permite analizar patrones complejos que podrían pasar desapercibidos en las evaluaciones convencionales. Los sistemas basados en IA ayudan a predecir el riesgo de infarto, identificar arritmias o detectar insuficiencia cardíaca antes de que aparezcan los síntomas. Estas plataformas procesan datos obtenidos de electrocardiogramas, ecocardiogramas y otros estudios, generando diagnósticos más certeros. Gracias a la tecnología, la cardiología ha pasado de ser una disciplina reactiva a una especialidad predictiva y preventiva.Técnicas mínimamente invasivas que reducen riesgos
Otro de los grandes avances que destacan en el trabajo del cardiólogo CDMX son los procedimientos mínimamente invasivos. Estas técnicas permiten tratar enfermedades coronarias, reparar válvulas o colocar marcapasos sin necesidad de cirugías abiertas. La angioplastia coronaria, por ejemplo, se realiza mediante un pequeño catéter que se introduce por la arteria femoral o radial, reduciendo el tiempo de recuperación y el riesgo de complicaciones. De igual forma, la colocación de válvulas cardíacas por catéter (TAVI) ha revolucionado el tratamiento de pacientes mayores o con alto riesgo quirúrgico, ofreciendo resultados seguros y eficaces.Telemedicina y monitoreo remoto del corazón
En una ciudad tan dinámica como la CDMX, la telemedicina cardiológica se ha convertido en una aliada clave para facilitar el acceso a la atención médica. Los cardiólogos CDMX pueden realizar consultas virtuales, revisar estudios en línea y hacer seguimiento a distancia de pacientes con enfermedades crónicas. Los dispositivos de monitoreo remoto, como relojes inteligentes y sensores portátiles, permiten registrar la frecuencia cardíaca, presión arterial y niveles de oxígeno en tiempo real. Esta información se transmite directamente al especialista, quien puede ajustar tratamientos o detectar irregularidades sin necesidad de una visita presencial.Medicina personalizada para el tratamiento cardiovascular
Cada paciente tiene una historia clínica y genética única, por lo que los cardiólogos en la CDMX han adoptado la medicina personalizada como parte esencial del cuidado cardíaco. Gracias a estudios genéticos y biomarcadores específicos, es posible determinar con mayor precisión el riesgo de enfermedades hereditarias, como la miocardiopatía o la hipercolesterolemia familiar. Esta información permite diseñar estrategias de prevención individualizadas que incluyen ajustes en la dieta, programas de ejercicio y tratamientos farmacológicos adaptados a cada caso. La medicina personalizada no solo mejora los resultados, sino que también reduce los efectos secundarios y optimiza la respuesta terapéutica.Nuevas terapias farmacológicas y biológicas
La farmacología cardiovascular también ha evolucionado. Hoy, los cardiólogos CDMX cuentan con fármacos más seguros y eficaces para controlar la hipertensión, la insuficiencia cardíaca y las arritmias. Entre los más recientes se encuentran los inhibidores de SGLT2, que no solo regulan los niveles de glucosa en sangre, sino que también protegen el corazón y los riñones. Por otro lado, los tratamientos biológicos con anticuerpos monoclonales ofrecen una nueva esperanza para pacientes con colesterol alto que no responden a los medicamentos convencionales. Estas terapias representan un cambio radical en la prevención de eventos cardiovasculares graves.Avances en rehabilitación cardíaca y calidad de vida
La atención cardiológica moderna no termina con el tratamiento hospitalario. La rehabilitación cardíaca, dirigida por un cardiólogo en CDMX, combina actividad física supervisada, educación sobre hábitos saludables y apoyo emocional para recuperar la funcionalidad del corazón después de un evento como un infarto o cirugía. Gracias a programas estructurados y personalizados, los pacientes logran reincorporarse a su vida cotidiana con mayor seguridad. La inclusión de fisioterapeutas, nutriólogos y psicólogos en estos programas multidisciplinarios garantiza un enfoque integral para mejorar la calidad de vida.Prevención como eje central del cuidado del corazón
A pesar de los avances tecnológicos y terapéuticos, la prevención sigue siendo la herramienta más poderosa para reducir la incidencia de enfermedades cardíacas. Un cardiólogo CDMX enfatiza la importancia de mantener hábitos saludables como una dieta equilibrada, ejercicio regular, control del estrés y abandono del tabaquismo. Además, recomienda chequeos periódicos, especialmente para personas mayores de 40 años o con antecedentes familiares de enfermedades cardiovasculares. Detectar factores de riesgo como hipertensión o diabetes a tiempo puede prevenir complicaciones graves y salvar vidas.El futuro del cuidado cardíaco en la CDMX
Los avances en cardiología no solo han transformado la manera en que se diagnostican y tratan las enfermedades del corazón, sino también la relación entre médico y paciente. Hoy, el cardiólogo CDMX se apoya en la tecnología, la ciencia de datos y la medicina preventiva para ofrecer un cuidado más humano, eficiente y adaptado a las necesidades de cada individuo. Con la continua evolución de la investigación médica, el futuro del cuidado cardiovascular promete ser aún más innovador, con terapias regenerativas, monitoreo por inteligencia artificial y una atención cada vez más cercana y personalizada.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 La cirugía robótica se ha convertido en una de las áreas médicas más prometedoras del siglo XXI, al transformar la manera en que los cirujanos operan y los pacientes se recuperan. Con la integración de inteligencia artificial, sistemas de visión avanzada y precisión milimétrica, este tipo de cirugía ha revolucionado la medicina moderna. Sin embargo, lo más emocionante aún está por venir: el futuro de la cirugía robótica promete avances que combinarán automatización, conectividad global y personalización total del tratamiento médico. Tanto en México como en el resto del mundo, esta tecnología está destinada a cambiar los paradigmas de la atención quirúrgica y a ampliar las fronteras del conocimiento médico.
La cirugía robótica se ha convertido en una de las áreas médicas más prometedoras del siglo XXI, al transformar la manera en que los cirujanos operan y los pacientes se recuperan. Con la integración de inteligencia artificial, sistemas de visión avanzada y precisión milimétrica, este tipo de cirugía ha revolucionado la medicina moderna. Sin embargo, lo más emocionante aún está por venir: el futuro de la cirugía robótica promete avances que combinarán automatización, conectividad global y personalización total del tratamiento médico. Tanto en México como en el resto del mundo, esta tecnología está destinada a cambiar los paradigmas de la atención quirúrgica y a ampliar las fronteras del conocimiento médico. El IMC es una medida estandarizada que relaciona el peso con la estatura:
El IMC es una medida estandarizada que relaciona el peso con la estatura: