-
¿Cómo funciona la atención de urgencias en la Clínica Ángeles y qué casos se atienden?

-
Mitos vs realidad: lo que de verdad ven tus ginecólogos CDMX en consulta

-
Cirugía oncológica paso a paso cómo prepararte física y emocionalmente
Prepararte para una cirugía oncológica no empieza con una maleta ni con una lista de medicamentos. Empieza con claridad. Cuando la intervención se propone como parte del tratamiento del cáncer, el objetivo puede variar según el tipo de tumor, su localización y el momento del diagnóstico. En algunos casos, la cirugía para cáncer busca retirar completamente la lesión y lograr control local. En otros, el propósito es reducir carga tumoral, aliviar síntomas, prevenir obstrucciones o sangrados, o incluso confirmar el diagnóstico mediante una cirugía diagnóstica o una biopsia.
 Tener claro qué pretende tu procedimiento ayuda a manejar expectativas y a tomar decisiones informadas. También facilita que la preparación física y emocional tenga sentido. No es lo mismo prepararte para una cirugía extensa que implica varios días de hospitalización que para una intervención mínimamente invasiva con alta temprana. Por eso, una parte esencial del paso a paso consiste en preguntar con tranquilidad qué se va a realizar, qué estructuras podrían verse involucradas, si habrá evaluación de ganglios, si es probable que se utilicen drenajes y cuál es el plan general de tratamiento antes o después de la operación.
Tener claro qué pretende tu procedimiento ayuda a manejar expectativas y a tomar decisiones informadas. También facilita que la preparación física y emocional tenga sentido. No es lo mismo prepararte para una cirugía extensa que implica varios días de hospitalización que para una intervención mínimamente invasiva con alta temprana. Por eso, una parte esencial del paso a paso consiste en preguntar con tranquilidad qué se va a realizar, qué estructuras podrían verse involucradas, si habrá evaluación de ganglios, si es probable que se utilicen drenajes y cuál es el plan general de tratamiento antes o después de la operación.Organiza tu información médica y lleva orden a la consulta preoperatoria
Antes de una cirugía de tumor, la consulta preoperatoria suele ser un punto de encuentro entre tu historia clínica y el plan quirúrgico. Llegar con información ordenada reduce errores y agiliza decisiones. Considera reunir en un solo lugar tus estudios recientes de imagen, resultados de laboratorio, reportes de patología si ya existen, lista de medicamentos con dosis, suplementos, alergias conocidas y antecedentes importantes como cirugías previas o problemas con anestesia.Si tienes enfermedades crónicas, también es útil llevar datos de control reciente, como mediciones de glucosa, presión arterial o reportes cardiológicos. En cirugía oncológica, la seguridad depende de detalles pequeños. Informar que tomas anticoagulantes, que has tenido trombosis, que presentas apnea del sueño o que tienes insuficiencia renal puede cambiar indicaciones y prevenir complicaciones.
Preparación física en las semanas previas fortalece tu recuperación
La condición física previa influye en el postoperatorio. Aunque el diagnóstico puede sentirse urgente, siempre que el equipo médico lo permita conviene aprovechar los días o semanas previas para mejorar tu estado general. Esto no significa entrenar de forma intensa, sino cuidar lo básico con disciplina.Dormir mejor es una de las intervenciones más efectivas. El descanso mejora respuesta inmune, tolerancia al dolor y capacidad de recuperación. Mantener actividad ligera también ayuda. Caminatas cortas, estiramientos suaves o ejercicios respiratorios pueden ser útiles, especialmente si la cirugía para cáncer será abdominal o torácica. Si fumas, dejarlo antes de la cirugía disminuye el riesgo de complicaciones respiratorias y favorece la cicatrización. También es importante limitar alcohol, hidratarte bien y cuidar la piel en la zona que será intervenida, siguiendo indicaciones médicas.
En algunos casos, el equipo sugiere una estrategia de “prehabilitación”, que combina nutrición, movilidad y ejercicios respiratorios para llegar al quirófano en mejores condiciones. Este enfoque es especialmente valioso cuando se anticipa una cirugía oncológica de mayor complejidad.
Nutrición antes de una cirugía para cáncer cómo llegar con reservas
El cáncer puede afectar apetito y peso, y eso impacta la fuerza muscular y la cicatrización. La preparación nutricional busca que tu cuerpo tenga suficientes reservas para tolerar la intervención. Si has bajado de peso sin querer, si comes poco o te sientes débil, coméntalo en consulta. Puede ser necesario ajustar tu alimentación, aumentar proteínas o usar suplementos nutricionales indicados por personal especializado.La proteína es clave para reparar tejidos. También lo es una hidratación adecuada. En algunos casos, el equipo puede recomendar ajustes específicos si existen náuseas, problemas para tragar o alteraciones intestinales. No se trata de comer “mucho”, sino de comer con estrategia. Incluso pequeñas mejoras en las semanas previas pueden traducirse en mejor tolerancia al procedimiento y una recuperación más estable.
Medicamentos, anticoagulantes y suplementos lo que debes revisar con tu médico
Un error común antes de una cirugía oncológica es suspender o continuar medicamentos sin guía profesional. Algunos fármacos deben ajustarse con anticipación, especialmente anticoagulantes, antiagregantes, ciertos tratamientos para diabetes y suplementos que afectan coagulación. También hay medicamentos herbales y productos “naturales” que pueden interferir con anestesia o aumentar riesgo de sangrado.La mejor práctica es llevar una lista completa y seguir instrucciones puntuales. Si tienes dolor, fiebre o infección en días previos, comunícalo. Llegar al quirófano con una infección no identificada puede aumentar riesgos. La preparación física incluye este tipo de vigilancia activa.
Consulta de anestesia y control del dolor parte esencial del plan
En la valoración con anestesiología no solo se revisa tu corazón y tus pulmones. También se define cómo se manejará el dolor después de la intervención. En cirugía para tumor, el control del dolor es una pieza central porque influye en tu capacidad para respirar profundo, moverte, toser, comer y dormir. Un dolor mal controlado aumenta estrés, retrasa movilidad y puede prolongar hospitalización.Es buen momento para hablar de experiencias previas con anestesia, náusea postoperatoria, alergias y preocupaciones específicas. También puedes preguntar qué opciones se contemplan, como anestesia regional, epidural o estrategias multimodales. Entender esto con anticipación reduce miedo y mejora cooperación durante la recuperación.
Preparación emocional validar lo que sientes y crear un plan de apoyo
La parte emocional puede sentirse invisible, pero es decisiva. Es normal experimentar temor, enojo, tristeza o ansiedad, incluso en personas que se consideran fuertes. Prepararte emocionalmente no significa eliminar esas emociones, sino darles un lugar y construir herramientas para atravesarlas. Una cirugía oncológica suele activar pensamientos de incertidumbre y escenarios futuros. Tener un espacio para hablar de ello con alguien de confianza, con tu familia o con un profesional de salud mental puede aliviar carga.Una estrategia práctica es identificar qué te da calma. Para algunas personas es tener información; para otras, rutinas sencillas, música, respiración guiada, oración o escribir. También conviene establecer un plan de apoyo para el postoperatorio. Quién te acompañará, quién ayudará con comidas, traslados, compras, cuidado de hijos o mascotas, y quién será tu contacto para gestiones. Tener esto resuelto disminuye ansiedad y te permite enfocarte en recuperarte.
El día previo y el día de la cirugía oncológica qué hacer para llegar con seguridad
En la víspera, sigue indicaciones sobre alimentación, ayuno e higiene. Es común que se recomiende baño con jabón específico o instrucciones de limpieza. Evita rasurar por tu cuenta la zona quirúrgica si no te lo indicaron, porque puede generar microlesiones que aumenten riesgo de infección. Prepara una bolsa con lo esencial. Documentos, identificación, estudios, lista de medicamentos, ropa cómoda, artículos de higiene básicos, cargador y un objeto pequeño que te dé tranquilidad.El día de la cirugía, la meta es llegar con calma suficiente para seguir instrucciones. Se realizan verificaciones de seguridad. Se confirma el procedimiento, la zona a intervenir y se revisan alergias. Es un momento adecuado para expresar dudas finales de forma directa. Hacerlo no incomoda al equipo; al contrario, ayuda a que el proceso sea más claro y seguro.
Después de la intervención empezar a recuperarte también es parte de prepararte
Muchas personas se sorprenden al descubrir que la preparación continúa cuando termina la cirugía. Lo que hagas en las primeras horas y días influye en tu evolución. Movilizarte temprano si el equipo lo permite, practicar respiraciones profundas, seguir el esquema de analgésicos y avisar si hay dolor intenso o náusea, contribuye a evitar complicaciones. La alimentación suele reiniciarse de forma gradual, y en algunas cirugías puede haber drenajes o indicaciones específicas de cuidado de herida.También aquí entra la preparación emocional. Es común que la mente se sienta más sensible tras anestesia y estrés. Cambios de humor, llanto fácil o irritabilidad pueden aparecer. No necesariamente significan que algo va mal. Hablarlo y pedir apoyo ayuda.
Señales de alerta y seguimiento convertir la incertidumbre en acciones claras
Parte de prepararte para una cirugía para cáncer es saber qué no debe esperarse como “normal”. Fiebre persistente, dolor que aumenta en vez de disminuir, enrojecimiento creciente de la herida, secreción con mal olor, sangrado abundante, dificultad para respirar, mareo intenso, vómito constante o incapacidad para comer deben revisarse. Tener esta lista presente reduce angustia, porque transforma la duda en criterios concretos.El seguimiento médico es el cierre operativo de este paso a paso. Se revisa la herida, se retiran puntos o grapas cuando corresponde y se explican resultados de patología. Ese reporte define márgenes, tipo de tumor, grado y, si aplica, ganglios. Con esa información se decide si la cirugía oncológica fue suficiente o si se recomienda tratamiento complementario. Estar preparado física y emocionalmente también significa llegar a esa cita con preguntas claras, con disposición a entender el plan y con la tranquilidad de que no estás improvisando tu proceso, lo estás acompañando de forma activa.
-
Cirugía oncológica en Hospital Ángeles así trabaja el equipo multidisciplinario en tu caso
-
¿Cómo prepararte para una operación de cirugía general y qué estudios te pueden pedir antes?
 La preparación antes de una operación de cirugía general no es un trámite administrativo, es una parte esencial de la seguridad del paciente. Muchas complicaciones evitables se relacionan con información incompleta, hábitos que interfieren con la cicatrización o condiciones médicas no controladas. Prepararte bien permite que el equipo quirúrgico tenga un panorama claro de tu estado de salud, reduzca riesgos durante la anestesia, planee el procedimiento con precisión y favorezca una recuperación más estable.
La preparación antes de una operación de cirugía general no es un trámite administrativo, es una parte esencial de la seguridad del paciente. Muchas complicaciones evitables se relacionan con información incompleta, hábitos que interfieren con la cicatrización o condiciones médicas no controladas. Prepararte bien permite que el equipo quirúrgico tenga un panorama claro de tu estado de salud, reduzca riesgos durante la anestesia, planee el procedimiento con precisión y favorezca una recuperación más estable.Además, cuando entiendes qué pasará antes, durante y después de la intervención, tu ansiedad baja y tu participación mejora. Esto se traduce en decisiones más informadas, mejor adherencia a las indicaciones y una experiencia postoperatoria más ordenada.
Qué información debes reunir antes de tu operación de cirugía general
Uno de los primeros pasos es organizar tu historial de salud. Aunque parezca evidente, muchos pacientes olvidan mencionar medicamentos, alergias o cirugías previas. Para una valoración preoperatoria completa conviene llevar una lista escrita con lo siguiente.Incluye todos los medicamentos que tomas, incluso los que consideras “ocasionales”. En cirugía general es especialmente importante reportar anticoagulantes, antiagregantes, antiinflamatorios, esteroides, tratamientos hormonales, medicamentos para diabetes, hipertensión y suplementos. Algunos de estos fármacos pueden aumentar el riesgo de sangrado o interferir con la presión arterial y la glucosa durante el procedimiento.
También conviene anotar alergias a medicamentos, látex, anestésicos o antisépticos. Si tuviste una reacción previa a la anestesia, náuseas severas después de una cirugía anterior o complicaciones respiratorias, esa información ayuda a ajustar el plan anestésico.
Si cuentas con estudios recientes, llévalos. No solo los resultados impresos. Si se trata de imágenes, como ultrasonido o tomografía, incluye los reportes y, si es posible, los archivos o placas. En cirugía general, comparar estudios y entender la evolución de un problema suele ser clave para confirmar el tipo de intervención.
Cambios en hábitos que suelen recomendarse antes de una cirugía general
Mucho de lo que ocurre en quirófano depende de lo que haces en casa los días o semanas previos. Por eso, la preparación preoperatoria también incluye hábitos.Dejar de fumar es una de las indicaciones más frecuentes, porque el tabaco disminuye la oxigenación en tejidos, retrasa la cicatrización y aumenta el riesgo de infecciones y complicaciones respiratorias. En general, mientras más tiempo pase entre la suspensión del tabaco y la cirugía, mejor.
En cuanto al alcohol, conviene evitarlo en los días previos, ya que puede afectar el hígado, la coagulación y la interacción con medicamentos. En pacientes con consumo frecuente, el equipo médico puede sugerir un plan específico para reducir riesgos.
La alimentación también puede ajustarse. En cirugías del aparato digestivo o del abdomen, es posible que te indiquen una dieta ligera previa, o que evites ciertos alimentos que aumenten gases e inflamación. Mantenerte bien hidratado, sin excederte, suele ayudar a llegar en mejores condiciones.
El sueño y el manejo del estrés también importan. Dormir mal puede aumentar la percepción de dolor, elevar la presión arterial y afectar tu bienestar general. Si la ansiedad es alta, vale la pena mencionarlo. En muchos casos se puede orientar con técnicas simples o con ajustes en el plan preoperatorio.
Ayuno preoperatorio y el día de la operación
Una de las indicaciones más importantes antes de una operación de cirugía general es el ayuno. El objetivo es reducir el riesgo de aspiración durante la anestesia. Por lo general, se pide no comer sólidos varias horas antes y restringir líquidos en un periodo específico. No conviene improvisar o suponer. El cirujano y el anestesiólogo suelen indicar tiempos exactos según el tipo de cirugía y tu estado de salud.El día de la intervención, suele recomendarse acudir con ropa cómoda, sin joyería, sin esmalte en uñas y con documentos o estudios organizados. También es útil llevar una lista de contactos y tener definido quién te acompañará, ya que después de la anestesia no es recomendable manejar ni tomar decisiones importantes en las primeras horas.
Si presentas síntomas de infección respiratoria, fiebre, diarrea o una descompensación importante, debes avisar antes de la cirugía. En algunos casos se reprograma por seguridad.
Qué estudios te pueden pedir antes de una cirugía general
Los estudios preoperatorios se solicitan para estimar riesgos y corregir alteraciones antes de entrar a quirófano. No todos los pacientes requieren lo mismo. La indicación depende de tu edad, el tipo de cirugía general, tus síntomas y enfermedades previas. Sin embargo, hay pruebas frecuentes.Laboratorios básicos para valorar seguridad y sangrado
Un estudio común es la biometría hemática. Sirve para revisar hemoglobina, niveles de glóbulos blancos y plaquetas. Esto aporta información sobre anemia, infección o capacidad de coagulación.También suelen pedirse pruebas de coagulación, como tiempo de protrombina e indicadores relacionados, sobre todo si hay antecedente de sangrados, uso de anticoagulantes o procedimientos con mayor riesgo hemorrágico.
La química sanguínea puede incluir glucosa, creatinina y electrolitos. La glucosa ayuda a identificar diabetes o descontrol metabólico. La creatinina evalúa función renal, relevante para la anestesia y para algunos medicamentos. Los electrolitos influyen en el ritmo cardiaco y el equilibrio corporal.
En determinados casos se solicitan pruebas de función hepática, especialmente si hay antecedentes de enfermedad hepática, consumo crónico de alcohol o medicación que pueda afectar el hígado.
Estudios cardiacos y respiratorios según tu perfil
En muchos pacientes adultos se indica un electrocardiograma. Su finalidad es detectar arritmias o señales de enfermedad cardiaca que puedan requerir ajustes durante la anestesia.En algunos casos se solicita radiografía de tórax, especialmente si hay antecedentes respiratorios, tabaquismo importante, asma mal controlada o síntomas actuales. No siempre es necesaria, pero puede ser útil para valorar pulmones y estructuras torácicas antes de un procedimiento.
Si tienes antecedentes cardiacos o factores de riesgo significativos, el anestesiólogo puede pedir una valoración adicional o estudios específicos. La meta no es “complicar” la cirugía, sino reducir riesgos con información completa.
Pruebas de embarazo y otros estudios específicos
En mujeres en edad fértil puede solicitarse una prueba de embarazo antes de la anestesia. También pueden indicarse pruebas adicionales según el tipo de cirugía general, por ejemplo, estudios de imagen para confirmar diagnóstico, como ultrasonido, tomografía o resonancia, o análisis complementarios si hay sospecha de infección, inflamación o alteraciones metabólicas.Si tu operación es por hernia, vesícula, apendicitis o una condición digestiva, los estudios de imagen suelen orientar el plan quirúrgico, la técnica y los posibles hallazgos intraoperatorios.
Valoración preanestésica y preguntas que conviene hacer
La valoración con anestesia es un paso clave. Ahí se revisan tus antecedentes, tus estudios, tu vía aérea, tu función cardiopulmonar y tus riesgos particulares. También es el momento de aclarar dudas.Conviene preguntar qué tipo de anestesia se planea, qué efectos podrías sentir al despertar, cómo se controlará el dolor, si hay riesgo de náusea y qué medidas se tomarán para prevenirla. Si tienes antecedentes de apnea del sueño, ronquido severo o uso de CPAP, es importante mencionarlo.
También puedes preguntar qué medicamentos debes suspender y cuándo. Esto es especialmente relevante si tomas anticoagulantes, aspirina, suplementos como omega 3 o productos “naturales” que influyen en la coagulación.
Cómo organizar tu casa y tu rutina para el postoperatorio desde antes
Prepararte para cirugía general también incluye dejar listo el regreso a casa. Ten a la mano ropa amplia, un espacio para descansar, alimentos ligeros y agua. Si habrá limitación para cargar peso o conducir, organiza apoyo con traslados, compras y cuidados básicos.Considera que podrías necesitar tiempo para caminar despacio, levantarte con cuidado o descansar más. Anticipar esto evita esfuerzos innecesarios y reduce el riesgo de complicaciones.
Qué hacer si te sientes inseguro o no entiendes el plan quirúrgico
Una preparación adecuada incluye claridad. Si no entiendes por qué te recomiendan operar, qué técnica usarán o qué riesgos hay en tu caso, es válido pedir que te expliquen con calma. También puedes solicitar una segunda opinión si persisten dudas. En cirugía general, tomar decisiones informadas es parte del proceso de cuidado.Prepararte para una operación implica más que llegar en ayunas. Requiere ordenar información, ajustar hábitos, completar estudios preoperatorios, entender el plan anestésico y organizar tu recuperación. Cuando haces esto, llegas a quirófano con mayor seguridad y aumentas la probabilidad de una evolución estable desde el primer día.
-
¿Dolor en el pecho o palpitaciones? Ven a Hospital Ángeles con un cardiólogo CDMX
Sentir dolor en el pecho o notar palpitaciones puede ser inquietante. A veces se trata de algo transitorio, relacionado con estrés, cafeína, deshidratación o falta de sueño. En otros casos, puede ser una señal temprana de un problema cardíaco que conviene atender sin retrasos. La clave está en no minimizar los síntomas y, al mismo tiempo, no entrar en pánico. Un cardiólogo CDMX puede ayudarte a identificar la causa real, descartar riesgos y definir el tratamiento o seguimiento adecuado. Si además buscas atención integral en un entorno hospitalario con acceso a estudios y especialistas, acudir a Hospital Ángeles puede facilitar el diagnóstico y la atención oportuna.
Dolor en el pecho: por qué ocurre y cómo reconocerlo
El dolor en el pecho no siempre significa infarto, pero sí merece una evaluación médica cuando aparece de forma intensa, repetitiva o acompañada de otros síntomas. Puede presentarse como presión, opresión, ardor, punzada o una sensación de peso en el centro del tórax. Algunas molestias se irradian hacia brazo izquierdo, espalda, cuello, mandíbula o la “boca del estómago”. Otras aparecen al respirar profundo o al mover el torso, lo cual puede orientar a causas musculares o respiratorias.
Un especialista en cardiología en CDMX suele diferenciar entre dolor de origen cardíaco y dolor por otras causas. El dolor cardíaco con frecuencia se relaciona con esfuerzo físico, sube al caminar rápido o subir escaleras, y mejora al descansar. Sin embargo, esto no es una regla absoluta. Hay personas, especialmente mujeres, adultos mayores y pacientes con diabetes, que pueden tener síntomas atípicos. Por eso, cuando hay duda, lo más seguro es una valoración con un cardiólogo CDMX.
Palpitaciones: qué son y qué pueden significar
Las palpitaciones se perciben como latidos rápidos, fuertes, irregulares o “saltos” del corazón. A veces se sienten en el pecho; otras, en la garganta. Pueden durar segundos o prolongarse varios minutos. En muchos casos se relacionan con situaciones comunes como ansiedad, consumo de estimulantes, fiebre, anemia o cambios hormonales. También pueden deberse a extrasístoles (latidos adelantados) que suelen ser benignas, aunque molestas.
Dicho esto, también existen arritmias que requieren diagnóstico y tratamiento. Un cardiólogo en CDMX evaluará si las palpitaciones se acompañan de mareo, desmayo, falta de aire, dolor torácico o debilidad marcada. Estos datos aumentan la importancia de una atención inmediata. En un contexto hospitalario como Hospital Ángeles, es posible realizar estudios el mismo día o con rapidez para identificar el tipo de ritmo cardíaco y su origen.
Cuándo el dolor en el pecho o las palpitaciones son una urgencia
Hay señales de alarma que no conviene “esperar a ver si se quitan”. Busca atención de urgencias si el dolor en el pecho es intenso, opresivo o aparece con sudor frío, náusea, dificultad para respirar o sensación de desmayo. También si la molestia inicia de forma súbita, si ocurre en reposo, si dura más de unos minutos o si tienes antecedentes de enfermedad coronaria, hipertensión, colesterol alto o tabaquismo.
En el caso de palpitaciones, se consideran más preocupantes cuando son persistentes, muy rápidas, irregulares y acompañadas de falta de aire, dolor en el pecho, mareo, visión borrosa o pérdida de conciencia. Incluso si el episodio se resuelve, un cardiólogo CDMX puede investigar la causa para prevenir recurrencias o complicaciones.
Qué revisa un cardiólogo CDMX en la primera valoración
Una consulta con un cardiólogo CDMX suele comenzar con una historia clínica detallada. No es un trámite; es una parte fundamental del diagnóstico. El especialista preguntará cómo se siente el dolor, cuánto dura, con qué se relaciona, qué lo empeora o mejora, y si hay síntomas asociados. En palpitaciones, puede preguntar si el ritmo es regular o irregular, si aparece con el ejercicio o en reposo, y si hay factores como cafeína, alcohol o medicamentos.
Después viene la exploración física, con toma de presión arterial, frecuencia cardiaca, auscultación del corazón y evaluación general. Con esa información, el médico cardiólogo en CDMX decide qué estudios son necesarios. En un hospital con recursos integrales como Hospital Ángeles, es posible coordinar pruebas diagnósticas con mayor rapidez, sobre todo cuando hay síntomas que requieren confirmación inmediata.
Estudios frecuentes cuando hay dolor en el pecho o palpitaciones
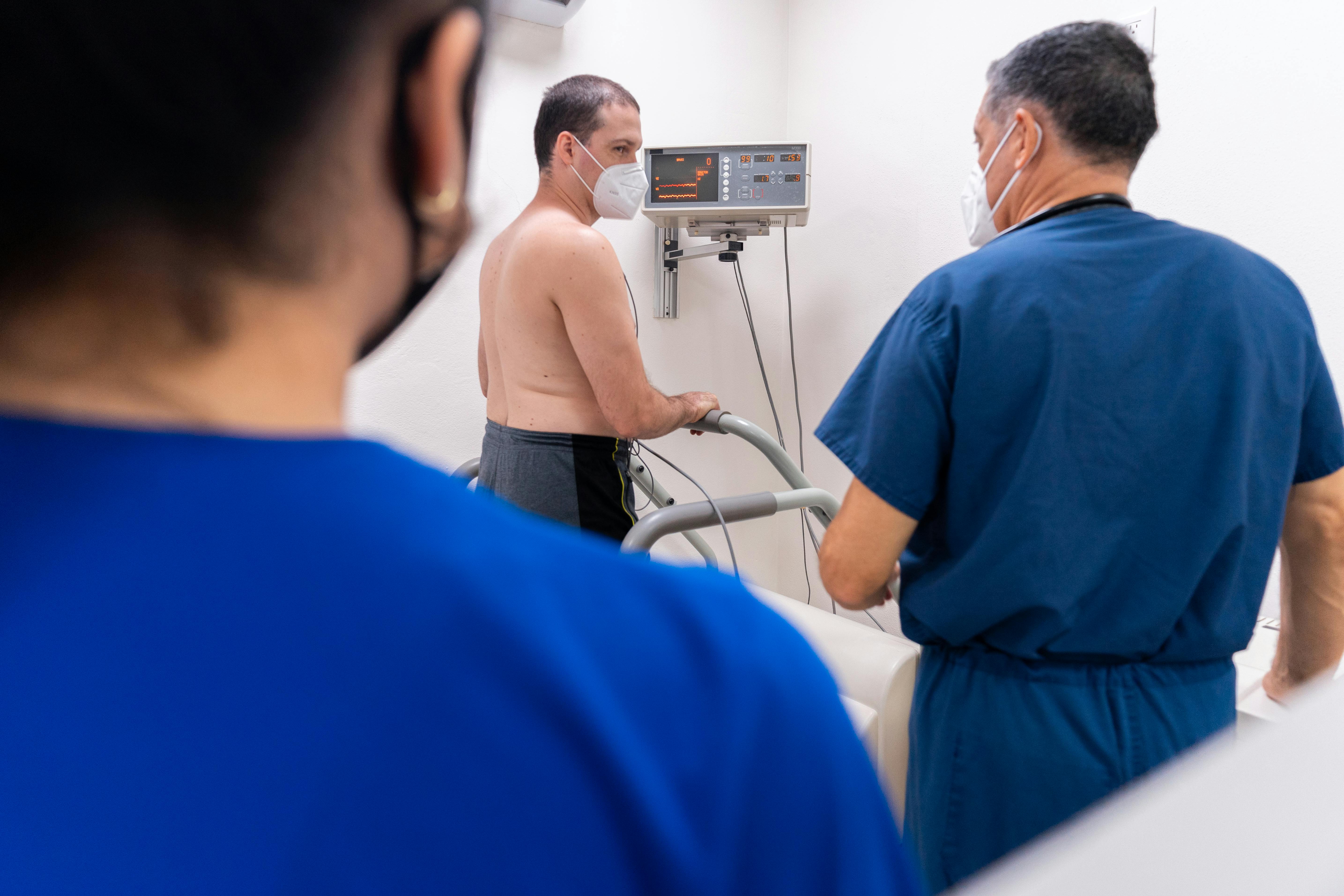
El electrocardiograma es una herramienta básica para evaluar el ritmo cardíaco y detectar señales de isquemia o alteraciones eléctricas. En algunos casos se solicita un monitoreo Holter, que registra el ritmo durante 24 a 48 horas, o un monitor de eventos cuando las palpitaciones son esporádicas. Estas pruebas ayudan a “atrapar” la arritmia en el momento en que ocurre.
El ecocardiograma permite revisar la estructura y función del corazón, válvulas y capacidad de bombeo. Si el dolor se relaciona con esfuerzo, se puede considerar una prueba de esfuerzo para evaluar la respuesta del corazón durante la actividad física. También es común solicitar análisis de sangre para revisar factores como anemia, alteraciones tiroideas, electrolitos, perfiles metabólicos o marcadores que orienten el riesgo cardiovascular.
Un cardiólogo CDMX decide qué se necesita en cada caso, evitando estudios innecesarios y enfocándose en lo que realmente aporta información clínica. La combinación de una buena historia clínica y estudios bien elegidos suele ser la forma más eficaz de llegar a un diagnóstico claro.
Causas comunes y causas cardiovasculares que se deben descartar
No todo dolor en el pecho es del corazón. Reflujo gastroesofágico, inflamación de cartílagos del tórax, tensión muscular, infecciones respiratorias o ansiedad pueden provocar síntomas similares. Con palpitaciones sucede algo parecido: estrés, falta de sueño, estimulantes o deshidratación pueden desencadenarlas.
Aun así, un cardiólogo en CDMX debe descartar causas relevantes como enfermedad de las arterias coronarias, miocarditis, pericarditis, valvulopatías, cardiomiopatías o arritmias significativas. Identificar a tiempo estos problemas cambia el pronóstico, porque permite iniciar tratamiento, ajustar hábitos y dar seguimiento antes de que aparezcan complicaciones.
Cómo prepararte para tu consulta en Hospital Ángeles con un cardiólogo CDMX
Para aprovechar tu visita, conviene llegar con información básica. Anota cuándo empezaron los síntomas, cuánto duran, con qué se relacionan y qué estabas haciendo cuando aparecieron. Si puedes, registra la frecuencia de los episodios y si hay desencadenantes como cafeína, alcohol, ejercicio, desvelo o momentos de estrés. Lleva una lista de medicamentos y suplementos, así como antecedentes familiares de infarto, arritmias o muerte súbita.
Si tienes mediciones de presión arterial o frecuencia cardiaca en casa, también ayuda compartirlas. Esta preparación facilita que el cardiólogo CDMX tenga un panorama completo desde el inicio y pueda tomar decisiones clínicas más precisas.
Prevención y hábitos que protegen tu corazón
Aunque el motivo de consulta sea dolor en el pecho o palpitaciones, una parte valiosa del seguimiento cardiológico es la prevención. Mantener la presión arterial controlada, cuidar el colesterol, moderar el consumo de sal, priorizar una alimentación balanceada, dormir bien y realizar actividad física regular reduce el riesgo cardiovascular. También es importante evitar el tabaco, moderar alcohol y revisar el manejo del estrés.
Un cardiólogo CDMX puede orientar cambios realistas según tu edad, antecedentes y estilo de vida. La meta no es solo “salir del susto” del síntoma actual, sino cuidar la salud del corazón a mediano y largo plazo con un plan claro, seguimiento y estudios cuando sea necesario.
-
¿Qué es la rinoplastia y qué problemas puede corregir?

-
¿Qué es la radiocirugía y en qué casos se recomienda?
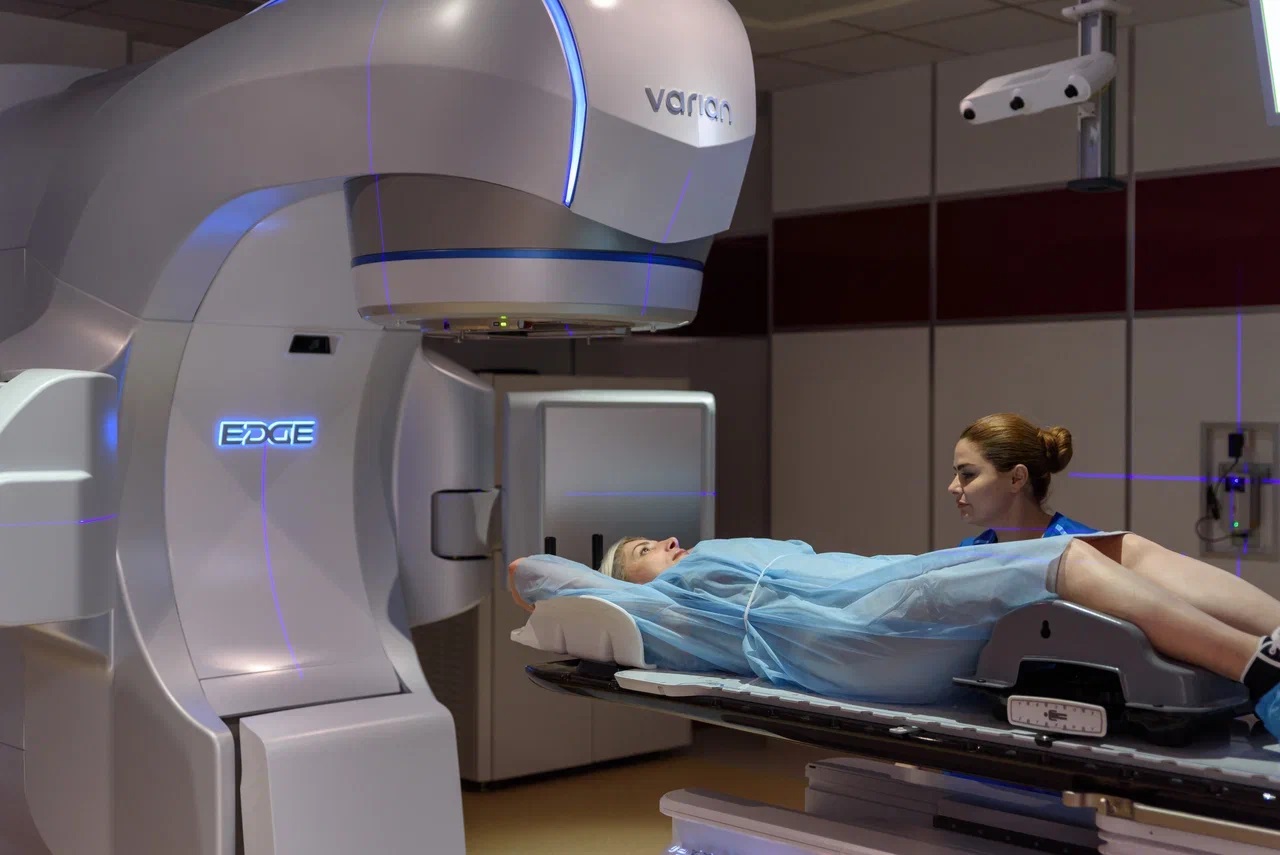 La radiocirugía es un tratamiento médico altamente especializado que utiliza radiación ionizante enfocada con gran precisión para tratar diversas lesiones en el cerebro y en otras partes del cuerpo, sin necesidad de realizar una cirugía abierta. A pesar de su nombre, no implica cortes ni incisiones; se trata de un procedimiento no invasivo que concentra dosis muy altas de radiación en una zona específica, con el objetivo de destruir o inactivar células anormales.
La radiocirugía es un tratamiento médico altamente especializado que utiliza radiación ionizante enfocada con gran precisión para tratar diversas lesiones en el cerebro y en otras partes del cuerpo, sin necesidad de realizar una cirugía abierta. A pesar de su nombre, no implica cortes ni incisiones; se trata de un procedimiento no invasivo que concentra dosis muy altas de radiación en una zona específica, con el objetivo de destruir o inactivar células anormales.Cuando las personas se preguntan qué es la radiocirugía y en qué casos se recomienda, es importante entender que no se trata de una técnica experimental, sino de una modalidad consolidada dentro de la oncología y la neurocirugía moderna. Se utiliza tanto para tumores benignos como malignos, malformaciones vasculares y algunos trastornos funcionales, especialmente cuando las opciones quirúrgicas tradicionales representan un riesgo elevado o no son viables.
Definición de la radiocirugía de alta precisión
La radiocirugía de alta precisión consiste en dirigir múltiples haces de radiación desde diferentes ángulos hacia un punto objetivo definido mediante imágenes médicas. De esta manera, el tejido sano que rodea la lesión recibe una dosis limitada, mientras que la zona tratada acumula una dosis suficiente para producir el efecto terapéutico.
En la práctica, el proceso se basa en:
- Estudios de imagen avanzados, como tomografía computarizada y resonancia magnética.
- Sistemas de planificación que construyen un modelo tridimensional de la lesión.
- Equipos que permiten administrar la radiación con exactitud milimétrica.
Gracias a estos elementos, la radiocirugía es un tratamiento de alta precisión que se ha convertido en una alternativa relevante para pacientes que antes tenían pocas opciones.
¿En qué se diferencia la radiocirugía de la radioterapia convencional?
Aunque ambos procedimientos utilizan radiación, la radiocirugía y la radioterapia convencional tienen características distintas.
En la radioterapia tradicional, la dosis total suele fraccionarse en múltiples sesiones de baja o moderada intensidad, administradas durante varias semanas. Los campos de tratamiento suelen ser más amplios, por lo que una mayor cantidad de tejido sano puede estar expuesto a la radiación.
En cambio, la radiocirugía se caracteriza por:
- Dosis alta por sesión, a menudo en una sola aplicación o en pocas fracciones.
- Campos muy reducidos, centrados exclusivamente en la lesión.
- Utilización de sistemas de inmovilización e imágenes de verificación para asegurar la posición exacta.
Por estas razones, la radiocirugía se recomienda en situaciones en las que es prioritario concentrar la radiación en un blanco bien delimitado y minimizar al máximo la exposición de órganos críticos.
Casos en los que se recomienda la radiocirugía
Al hablar de qué es la radiocirugía y en qué casos se recomienda, conviene revisar los escenarios clínicos más habituales. De forma general, esta técnica está indicada cuando existen:
- Lesiones pequeñas o medianas, claramente definidas en los estudios de imagen.
- Tumores localizados en áreas profundas o de difícil acceso quirúrgico.
- Pacientes con alto riesgo quirúrgico por edad avanzada o enfermedades asociadas.
- Necesidad de complementar una cirugía previa, para tratar restos tumorales microscópicos.
La decisión de ofrecer tratamiento con radiocirugía no se toma de forma aislada, sino dentro de un comité médico que valora la historia clínica, el tipo de tumor o lesión, las alternativas disponibles y las expectativas del paciente.
Radiocirugía en tumores cerebrales y metástasis
Una de las indicaciones más frecuentes de la radiocirugía son los tumores cerebrales. Puede utilizarse en:
- Tumores benignos como meningiomas o neurinomas del acústico.
- Metástasis cerebrales procedentes de otros tumores del organismo.
- Algunos gliomas de bajo volumen bien delimitado, según criterios médicos.
En estos casos, el objetivo de la radiocirugía de alta precisión es detener el crecimiento tumoral, reducir su tamaño o, en algunos casos, lograr su desaparición progresiva en las imágenes de control. Para muchas personas, representa una opción cuando la cirugía abierta podría comprometer funciones neurológicas importantes o cuando el tumor se encuentra en áreas críticas.
Radiocirugía en malformaciones vasculares y trastornos funcionales
Además de tumores, la radiocirugía se recomienda en ciertas malformaciones arteriovenosas del cerebro, donde los vasos sanguíneos se encuentran anormalmente entrelazados. Al administrar radiación concentrada sobre esta malformación, se busca que, con el tiempo, los vasos se cierren y disminuya el riesgo de hemorragia.
También puede utilizarse en trastornos funcionales como la neuralgia del trigémino, un dolor facial intenso y crónico. En estos casos, la radiocirugía se dirige a estructuras específicas del sistema nervioso implicadas en la transmisión del dolor, con la finalidad de aliviar los síntomas sin recurrir a procedimientos invasivos.
Aplicaciones extracraneales de la radiocirugía
Aunque tradicionalmente se asocia al cerebro, la radiocirugía estereotáctica también ha extendido su uso a otras áreas del cuerpo. Cuando se aplica en órganos fuera del cráneo, suele denominarse radioterapia estereotáctica de cuerpo, aunque el principio es similar.
Se puede recomendar en:
- Lesiones en la columna vertebral, para controlar dolor y crecimiento tumoral.
- Tumores pequeños en pulmón o hígado, especialmente en pacientes no candidatos a cirugía.
- Algunas recurrencias tumorales localizadas, en las que otras formas de radioterapia ya se han utilizado.
En estos escenarios, la radiocirugía de alta precisión ofrece una alternativa en la que se busca controlar la enfermedad local sin necesidad de realizar grandes intervenciones quirúrgicas.
Beneficios potenciales de la radiocirugía para el paciente
Los pacientes que reciben radiocirugía suelen beneficiarse de varias ventajas, entre ellas:
- Procedimiento no invasivo, sin incisiones ni anestesia general en la mayoría de los casos.
- Menor tiempo de estancia hospitalaria, con frecuencia en régimen ambulatorio.
- Recuperación rápida, con reincorporación temprana a las actividades cotidianas.
- Mayor protección del tejido sano, gracias a la exactitud del tratamiento.
Desde el punto de vista del paciente, estos beneficios se traducen en menos interrupciones en la vida diaria y menor impacto físico y emocional en comparación con cirugías complejas o tratamientos muy prolongados.
Riesgos, efectos secundarios y limitaciones de la radiocirugía
Como todo tratamiento médico, la radiocirugía no está exenta de riesgos y efectos secundarios. Algunos pacientes pueden presentar fatiga, dolor de cabeza, náusea, inflamación local o cambios transitorios en la función neurológica, dependiendo de la zona tratada. En la práctica, la mayoría de estos efectos suelen ser manejables y se resuelven con el tiempo y con tratamiento médico de apoyo.
También existen limitaciones claras sobre cuándo se recomienda la radiocirugía:
- Lesiones muy grandes pueden no ser candidatas, debido al riesgo de dañar tejido sano.
- No todos los tipos de tumores responden de la misma manera.
- Es posible que se requieran tratamientos adicionales, como cirugía, quimioterapia u otras modalidades de radioterapia.
Por ello, la radiocirugía debe entenderse como una herramienta dentro de un abordaje integral, y no como la única respuesta para todas las enfermedades.
Importancia de la valoración individual antes de indicar radiocirugía
Al plantear qué es la radiocirugía y en qué casos se recomienda, es fundamental insistir en la necesidad de una valoración personalizada. Cada paciente tiene características propias: edad, estado general, tipo de lesión, antecedentes médicos y expectativas de tratamiento.
Un equipo multidisciplinario —integrado por oncólogos, neurocirujanos, radio-oncólogos, físicos médicos y otros especialistas— es el encargado de determinar si la radiocirugía de alta precisión es la mejor opción, si debe combinarse con otros tratamientos o si existe una alternativa más adecuada.
Para cualquier persona que reciba esta recomendación, lo más importante es mantener un diálogo abierto con su equipo tratante, preguntar todas las dudas y comprender los objetivos reales del procedimiento: controlar la enfermedad de manera eficaz, proteger al máximo el tejido sano y preservar, en la medida de lo posible, la calidad de vida.
-
Hospital Ángeles y pediatra Morelia aliados en la salud infantil
Cuando se trata de la salud de los niños, contar con un entorno hospitalario de calidad y con un pediatra de confianza en Morelia marca una gran diferencia. Hospital Ángeles y pediatra Morelia forman un binomio fundamental para ofrecer atención integral, desde el nacimiento hasta la adolescencia, con el apoyo de tecnología médica, personal capacitado y un enfoque centrado en la familia.
Entender cómo se complementan los servicios de Hospital Ángeles Morelia y el trabajo del pediatra permite a madres y padres tomar decisiones más informadas sobre el cuidado de sus hijos.
Hospital Ángeles y pediatra en Morelia: un equipo integral
Un aspecto clave de Hospital Ángeles y pediatra Morelia como aliados en la salud infantil es la integración de servicios. En un mismo entorno, las familias pueden encontrar:
- Atención médica pediátrica de consulta externa.
- Servicios de urgencias para niños.
- Área de hospitalización con infraestructura adecuada para pacientes pediátricos.
- Estudios de laboratorio y gabinete para diagnósticos precisos.
El pediatra en Morelia que atiende dentro o en coordinación con Hospital Ángeles tiene acceso a estos recursos, lo que facilita una atención más rápida, organizada y segura cuando el niño necesita estudios adicionales o una vigilancia más estrecha.
Atención pediátrica en Hospital Ángeles Morelia desde el nacimiento
La alianza entre Hospital Ángeles y pediatra Morelia empieza muchas veces desde el parto. Cuando el bebé nace en Hospital Ángeles, el pediatra:
- Valora al recién nacido en sala de partos, revisando su adaptación a la vida extrauterina.
- Aplica escalas y exploraciones iniciales para descartar problemas que requieran intervención inmediata.
- Orienta a la familia sobre los primeros cuidados, la lactancia y las revisiones posteriores.
Este vínculo temprano con el pediatra en Hospital Ángeles Morelia genera confianza y un seguimiento continuo. Los padres tienen la tranquilidad de que el especialista ha conocido a su hijo desde los primeros minutos de vida y puede monitorizar su desarrollo con una visión de largo plazo.
Prevención y controles periódicos: la base de la salud infantil
Hospital Ángeles y pediatra Morelia comparten un enfoque preventivo. Más allá de atender enfermedades, se busca mantener a los niños sanos mediante controles periódicos que incluyen:
- Medición de peso, talla y perímetro cefálico de acuerdo con la edad.
- Valoración del desarrollo psicomotor (sostén cefálico, gateo, marcha, lenguaje, socialización).
- Revisión de la cartilla de vacunación y programación de próximas dosis.
- Orientación sobre nutrición, sueño, higiene y actividad física.
Los controles de niño sano permiten detectar de forma temprana desviaciones en el crecimiento, alteraciones visuales o auditivas, problemas de postura o señales iniciales de enfermedades crónicas. En caso necesario, el pediatra en Morelia puede solicitar estudios en Hospital Ángeles para aclarar diagnósticos y decidir el mejor tratamiento.
Tecnología y apoyo diagnóstico en Hospital Ángeles para el pediatra
Otro punto importante de la alianza Hospital Ángeles y pediatra Morelia aliados en la salud infantil es la disponibilidad de herramientas diagnósticas en el mismo centro:
- Laboratorio clínico para análisis de sangre, orina y otros fluidos.
- Estudios de imagen como radiografías, ultrasonidos, tomografías o resonancias, según la edad y el caso.
- Servicios de subespecialidades pediátricas (cardiología, neumología, gastroenterología, entre otras), cuando se requiere una valoración más específica.
El pediatra en Hospital Ángeles Morelia puede coordinar estas pruebas con mayor rapidez, interpretar resultados de forma conjunta con otros especialistas y ajustar el plan de manejo sin que la familia tenga que desplazarse a múltiples instituciones.
Pediatra Morelia y Hospital Ángeles: orientación cercana a los padres
La salud infantil no se limita a diagnósticos y tratamientos; también implica acompañar a madres y padres en las preguntas y decisiones del día a día. El pediatra en Morelia, trabajando junto a Hospital Ángeles, suele brindar orientación en temas como:
- Alimentación adecuada según la etapa de crecimiento.
- Manejo de fiebre y molestias comunes de la infancia.
- Señales de alarma que requieren acudir a urgencias.
- Uso responsable de medicamentos y antibióticos.
En este sentido, Hospital Ángeles y pediatra Morelia aliados en la salud infantil ofrecen no sólo infraestructura y atención médica, sino también educación para la familia. Esta combinación permite que los padres se sientan respaldados y capaces de responder de forma adecuada cuando surgen malestares o cambios en el niño.
Cuándo acudir al Hospital Ángeles con tu pediatra en Morelia
Aunque muchos problemas de salud infantil pueden resolverse en consulta externa, hay situaciones en las que es recomendable acudir a un entorno hospitalario. La coordinación entre Hospital Ángeles y pediatra Morelia facilita esta decisión. Algunos ejemplos de motivos para acudir al hospital son:
- Fiebre alta persistente que no mejora con el tratamiento indicado.
- Dificultad respiratoria, respiración rápida o hundimiento de costillas.
- Deshidratación por vómitos o diarrea intensa.
- Convulsiones, alteraciones en la conciencia o somnolencia inusual.
- Dolor intenso que no cede o lesiones importantes por golpes o caídas.
Ante estos escenarios, el pediatra en Hospital Ángeles Morelia puede valorar al niño, solicitar estudios urgentes y decidir si requiere hospitalización o puede regresar a casa con vigilancia cercana.
Acompañamiento en las distintas etapas del crecimiento infantil
La relación entre Hospital Ángeles y pediatra Morelia aliados en la salud infantil no termina en la etapa de recién nacido. A lo largo de la infancia y la adolescencia, el pediatra acompaña:
- Controles de crecimiento y desarrollo en preescolares y escolares.
- Orientación sobre hábitos saludables, actividad física y prevención de sobrepeso.
- Detección de problemas de aprendizaje o conducta, y canalización a otros profesionales cuando es necesario.
- Asesoría en temas de pubertad y cambios físicos y emocionales en la adolescencia.
Si en alguna fase de la vida del niño se detecta una condición que requiere estudios avanzados o intervención especializada, Hospital Ángeles Morelia ofrece el entorno adecuado para que el pediatra, en conjunto con otros expertos, establezca el mejor plan de atención.
Ventajas de elegir Hospital Ángeles y pediatra en Morelia para la atención de tu hijo
Para las familias, contar con Hospital Ángeles y pediatra Morelia como aliados en la salud infantil ofrece beneficios concretos:
- Continuidad en la atención: el mismo pediatra conoce la historia clínica del niño y puede apoyarse en los servicios del hospital cuando lo requiere.
- Mayor seguridad: en caso de emergencia, se dispone de un entorno hospitalario con equipo y personal entrenado para pediatría.
- Comodidad y organización: estudios, consultas y, si es necesario, hospitalización se realizan en el mismo lugar, lo que disminuye traslados y tiempos de espera.
- Acompañamiento integral: se cuida tanto la parte médica como la orientación a los padres y el bienestar emocional del niño.
Hospital Ángeles y pediatra Morelia forman una alianza estratégica para las familias que buscan atención infantil de calidad, con enfoque preventivo, recursos diagnósticos modernos y un acompañamiento cercano y humano en cada etapa del desarrollo de sus hijos.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Rehabilitación y fisioterapia también son relevantes. En ciertos procedimientos, la movilidad se ve limitada temporalmente, o se necesita reentrenar la respiración y el acondicionamiento físico. Una recuperación funcional adecuada mejora la calidad de vida y permite retomar actividades con mayor seguridad. Además, ayuda a tolerar tratamientos posteriores cuando se requieren, como quimioterapia o radioterapia.
Rehabilitación y fisioterapia también son relevantes. En ciertos procedimientos, la movilidad se ve limitada temporalmente, o se necesita reentrenar la respiración y el acondicionamiento físico. Una recuperación funcional adecuada mejora la calidad de vida y permite retomar actividades con mayor seguridad. Además, ayuda a tolerar tratamientos posteriores cuando se requieren, como quimioterapia o radioterapia.